Los medicamentos, especialmente las benzodiacepinas y los antipsicóticos a altas dosis, llevaron a un aumento del riesgo de muerte dentro de los cinco años. Los antidepresivos tampoco redujeron la mortalidad.
Por Peter Simons
La percepción pública es que los medicamentos como los antipsicóticos y los antidepresivos salvan vidas, particularmente para aquellos con los diagnósticos más graves, como la esquizofrenia. Sin embargo, una nueva investigación cuenta una historia diferente.
En un nuevo estudio, encontraron que estos medicamentos no mejoraban las tasas de mortalidad (tasas de muerte). De hecho, aquelles que tomaron benzodiacepinas y antipsicóticos a dosis altas tenían más probabilidades de morir, mientras que aquellos que tomaron antidepresivos y antipsicóticos a dosis más bajas tampoco experimentaron beneficios.
“El uso de antipsicóticos a dosis altas y benzodiacepinas estuvo asociado con un aumento de la mortalidad y no se encontró una asociación protectora con los antidepresivos”, escriben.
El estudio, liderado por les investigadores Québécois Sébastien Brodeur, Yohann M. Chiu y Josiane Courteau, fue publicado en JAMA Network Open.

A pesar de descubrir que las personas con esquizofrenia tienen más probabilidades de morir después de tomar los medicamentos, Brodeur et al. argumentan que sus resultados “no invalidan la efectividad conocida de los antipsicóticos en personas diagnosticadas con esquizofrenia, pero cuestionan el alcance de su asociación protectora sobre la mortalidad a largo plazo”.
Les investigadores admiten que “las personas con esquizofrenia tienen una esperanza de vida 15 años más corta que la población general y una tasa de mortalidad casi tres veces mayor”. De hecho, la brecha de mortalidad entre las personas con esquizofrenia y la población general está aumentando, no disminuyendo. Si bien algunos han argumentado que esto se debe a que muchas personas no reciben tratamiento, el estudio actual encontró que el 94.6% de las personas con esquizofrenia estaban tomando medicamentos psiquiátricos. Además, aquellos que tomaban los medicamentos no obtuvieron ningún beneficio en términos de esperanza de vida o mortalidad, e incluso sufrieron daño. Después de todo, como señalan los investigadores del estudio actual, los medicamentos son peligrosos para la salud cardiometabólica.
Aunque los medicamentos antipsicóticos parecen tener un efecto poderoso a corto plazo para reducir la psicosis agitada (como tranquilizantes neurolépticos), la idea de que mejoran la vida de las personas con esquizofrenia no está respaldada por la literatura. Por ejemplo, los investigadores han encontrado que los jóvenes con una variedad de diagnósticos, incluidos el TDAH y la depresión, tenían más probabilidades de morir en un plazo de cinco años si tomaban medicamentos antipsicóticos.
Para la psicosis, se ha encontrado que aquelles que dejan de tomar los medicamentos dentro de los dos años tienen seis veces más probabilidades de recuperarse; esto fue cierto después de ajustar por factores de confusión como la gravedad de los síntomas. Un gran porcentaje de pacientes no experimenta más episodios psicóticos a pesar de no tomar antipsicóticos. Les investigadores están comenzando a reconocer que los medicamentos son innecesarios para al menos algunos pacientes.
Sesgo de Tiempo Inmortal (ITB)
En el estudio actual, Brodeur et al. querían determinar si un problema metodológico específico podría ayudar a explicar esta discrepancia: el sesgo de tiempo inmortal (ITB, por sus siglas en inglés). Este artefacto ocurre porque los estudios típicamente utilizan una medida de resultado binaria: o tomaste antipsicóticos o no lo hiciste. Pero existe un período de tiempo antes de que las personas empiecen a tomar los medicamentos, un período en el que no están expuestas a ellos y, por lo tanto, no serían propensas a morir debido a sus efectos.
Por ejemplo, en un estudio de cinco años, alguien que comenzó a tomar el medicamento unos meses antes de que finalizara el período de cinco años y sobrevivió hasta el final del estudio no debería ser contado de la misma manera que alguien que tomó el medicamento durante todo el período de cinco años y no sobrevivió. La segunda persona estuvo expuesta a años más de medicamento y, por lo tanto, a un riesgo mucho mayor de muerte.
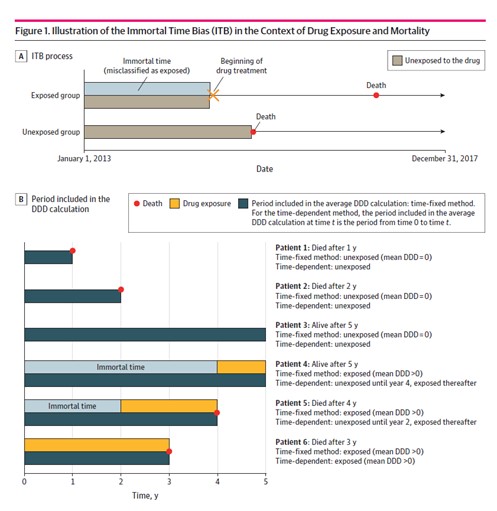
Explicación del Sesgo de Tiempo Inmortal (ITB)
“Una forma de ver el ITB es la siguiente: el ITB ocurre cuando, durante el seguimiento, los miembros de la cohorte desarrollan el resultado de interés antes de haber tenido la oportunidad de ser expuestos al medicamento, porque el período de seguimiento fue demasiado corto. En consecuencia, les pacientes que sobreviven más tiempo tienen más probabilidades de ser definidos como expuestos, lo que lleva a una protección artificial de les pacientes expuestes.”
Para tener en cuenta el ITB, les investigadores utilizaron una medición más granular: alguien que estuvo expuesto al antipsicótico durante un año de cinco años cuenta como no expuesto durante cuatro años y expuesto durante un año.
Brodeur et al. pudieron utilizar datos a nivel poblacional para examinar a todas las personas de entre 17 y 64 años diagnosticadas con esquizofrenia y que recibían seguro público de medicamentos en Québec entre el 1 de enero de 2002 y el 31 de diciembre de 2012. (Québec tiene un sistema de salud universal). Fueron seguidos hasta 2017 para determinar las tasas de mortalidad.
En total, 32,240 personas fueron incluidas en el estudio (61.3% hombres); el 6% falleció durante el seguimiento. Casi todos (91.7%) tomaron antipsicóticos; además, el 55.9% tomó benzodiacepinas y el 47.6% tomó antidepresivos. Solo el 5.4% no estaba tomando medicamentos psiquiátricos.
Los investigadores utilizaron las dosis diarias definidas (DDD) para comparar a aquellos con dosis bajas, medias o altas de los medicamentos. Aproximadamente el 37% de los que tomaban antipsicóticos estaban en lo que se consideraba una dosis alta; lo mismo sucedió con alrededor del 21% de los que tomaban antidepresivos y alrededor del 5% de los que tomaban benzodiacepinas.
Brodeur et al. también controlaron varios factores de confusión: “edad, sexo, estado de bienestar social, tiempo desde el primer diagnóstico de esquizofrenia, diagnóstico de trastorno de personalidad, trastornos por uso de sustancias, uso previo de antipsicóticos, antidepresivos, benzodiacepinas y otros ansiolíticos, estabilizadores del ánimo; 1 o más hospitalizaciones por esquizofrenia o psicosis; 1 o más hospitalizaciones por otro trastorno mental; 1 o más hospitalizaciones por una razón de salud física; índice de comorbilidad física; y número de consultas ambulatorias.”
Los investigadores encontraron que, antes de corregir por ITB y controlar los factores de confusión, el uso de antidepresivos parecía tener un efecto protector sobre la mortalidad. Sin embargo, después de la corrección, el supuesto efecto protector desapareció.
Tanto antes como después de corregir por el ITB y otros factores de confusión, el uso de antipsicóticos no mejoró la mortalidad, lo que desmiente la noción de que estos medicamentos salvan vidas en personas con esquizofrenia.
De hecho, aquellos que tomaban la dosis más alta de antipsicóticos tenían más probabilidades de morir durante el seguimiento, tanto antes como después de la corrección.
En términos de números absolutos, el 5.5% de los que no usaban antipsicóticos fallecieron durante el seguimiento, en comparación con el 7% de los que tomaban la dosis más alta.
Y las benzodiacepinas fueron consistentemente asociadas con la mayor mortalidad aumentada, tanto antes como después de la corrección. Esto es especialmente preocupante porque más de la mitad de las personas con esquizofrenia en el estudio estaban tomando estos medicamentos. De los que tomaban la dosis más alta, el 12.5% murió durante el seguimiento, en comparación con el 4.8% de los que no usaban benzodiacepinas.
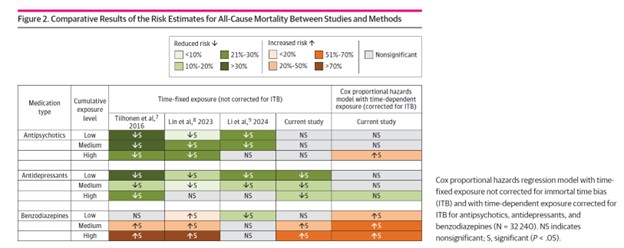
El estudio de Brodeur et al. demuestra que el supuesto efecto protector de los medicamentos psiquiátricos se debe en realidad a errores metodológicos (como no corregir el ITB). En su lugar, los medicamentos, especialmente las benzodiacepinas y las dosis altas de antipsicóticos, conducen a un aumento del riesgo de muerte dentro de los cinco años.
“Estos hallazgos sugieren que no ajustar el ITB puede sobrestimar la asociación protectora de estos medicamentos con la mortalidad y resalta la necesidad de técnicas analíticas apropiadas”, escriben.
****
Brodeur, S., Chiu, Y. M., Courteau, J., Dorais, M., Oliver, D., Stip, E., . . . & Leclerc, J. (2024). Medication exposure and mortality in patients with schizophrenia. JAMA Network Open, 7(11), e2447137. doi:10.1001/jamanetworkopen.2024.47137 [Full text]

Peter Simons was an academic researcher in psychology. Now, as a science writer, he tries to provide the layperson with a view into the sometimes inscrutable world of psychiatric research. As an editor for blogs and personal stories at Mad in America, he prizes the accounts of those with lived experience of the psychiatric system and shares alternatives to the biomedical model.








